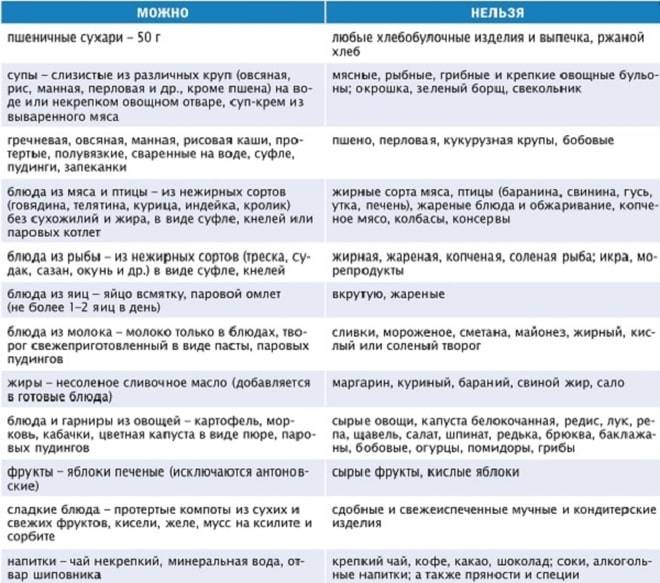
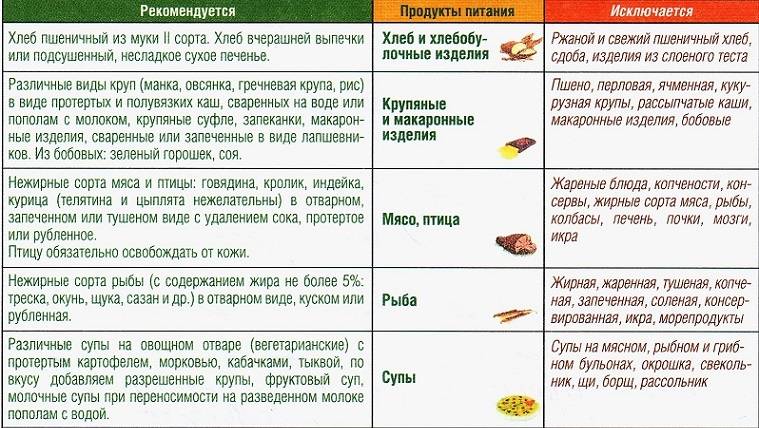
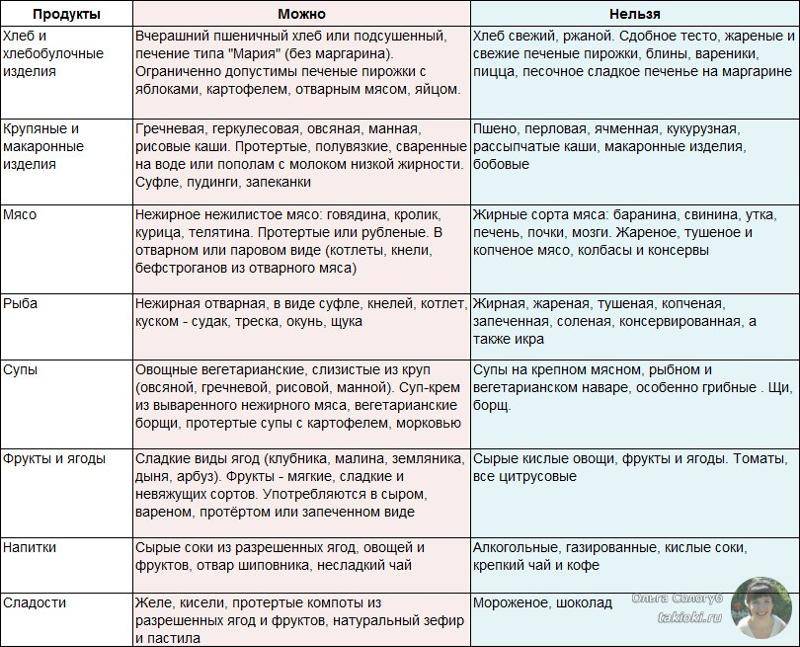
Какую рыбу можно при панкреатите?
Воспалительно-дегенеративные процессы в поджелудочной железе, вызывают ряд болезненных симптомов, для устранения которых показана не только медицинская терапия, но и лечебно-восстанавливающее питание. Один из полезных и диетических продуктов – это рыба. Рассмотрим детальнее, какую рыбу можно при панкреатите и особенности ее употребления:
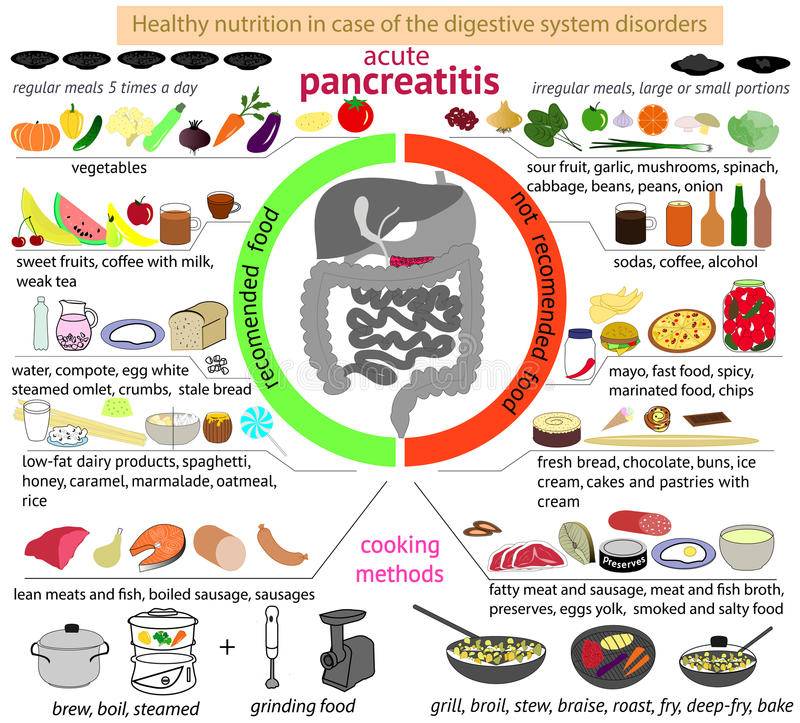
- Разрешены любые сорта, если их жирность не превышает 8%.
- Продукт является источником высококачественного, легкоусвояемого животного белка и незаменимых кислот.
- Особо полезны морские сорта, так как они богаты макро и микроэлементами, в особенности железом, фосфором и йодом.
- Морская рыба содержит жирорастворимые витамины группы А, D, Е.
Ведущим показателем в выборе продукта должен быть показатель жирности. Избыток жиров вызывает диспепсические расстройства, которые приводят к обострению болезни. При этом строго запрещено употреблять копченную, соленую, жареную и вяленую рыбу. Противопоказания относятся и к рыбным консервам
Сорта рыбы при панкреатите
Рыба – это один из тех продуктов, которые ценятся за уникальный баланс витаминов и микроэлементов, необходимых для нормального функционирования организма и обмена веществ. Она содержит от 15 до 26% белка и от 0,2 до 34 % жиров. Продукт имеет несколько видов, рассмотрим их:
- Нежирная (тощая) – содержание жира до 4%, калорийность от 70 до 100 ккал на 100 г.
- Морская рыба: камбала, треска, хек серебристый, сибасс, сайда, минтай, вобла, навага.
- Речная: щука, речной окунь, линь, судак, ерш, лещ.

Самая маленькая жирность (не больше 1%) у речного окуня, трески, лемонемы, наваги, минтая. Такой сорт быстро готовится, легко переваривается и усваивается организмом.
- Умеренно-жирные сорта – от 4 до 8% жира, калорийность от 90 до 140 ккал на 100 г.
- Морская: ставрида, зубатка, тунец, горбуша, сельдь, салака, морской окунь, кета, лещ морской, анчоусы, масляная, весенняя мойва, корюшка.
- Речная: форель, карп, сом, карась, сазан, лосось, красноглазка, речной лещ, сазан.
Такие сорта это идеальный источник высококачественного белка. При панкреатите их можно употреблять 1-2 раза в неделю, готовить на пару, тушить или запекать.
- Жирные сорта – более 8% жира, калорийность от 200 до 250 ккал на 100 г.
К таким сортам относятся: палтус, сайра, скумбрия, угорь, омуль, жирная сельдь, килька каспийская, севрюга, чавыча, белуга, нельма, иваси, чехонь, налим, сиг, толстолобик, нототения, осетровые виды.
Выбирая сорта рыбы при панкреатите, стоит отдавать предпочтение нежирным. Особенно полезны морские виды, которые содержат много йода и жирных кислот омега-3. Такой продукт благоприятно влияет на работу щитовидной железы, снижает уровень холестерина в крови, улучшает обменные процессы в организме, регулирует кровяное давление и стимулирует работу головного мозга.
Красная рыба при панкреатите
Деликатесная красная рыба при панкреатите разрешена к употреблению только при стойкой ремиссии заболевания. Данный сорт продукта отличается вкусовыми качествами, высоким содержанием полезных веществ и высокой жирностью.
Из всех видов красной рыбы, при панкреатите разрешено употребление только форели и горбуши. Содержание жира в данных сортах находится в пределах нормы. Деликатесный продукт противопоказано засаливать, вялить или коптить. Для приготовления лучше использовать запекание, отваривание или тушение. При этом размер порции не должен превышать 200 г.
Злоупотребление красной рыбой может спровоцировать ухудшение болезненного состояния, так как резко возрастает нагрузка на поджелудочную железу, которая отвечает за расщепление жиров. При употреблении такой рыбы следует огранить другие видов жира, к примеру, масло, сметану или сливки.
Нежирная рыба при панкреатите
При воспалении поджелудочной железы в рационе должна присутствовать нежирная рыба. При панкреатите она позволяет разнообразить диетический рацион и обогатить организм полезными веществами. Продукт содержит фосфор, йод, кальций, витамины группы В и другие компоненты.
Основное преимущество нежирных сортов в том, что они на 15% состоят из протеина, который усваивается намного легче животного белка и насыщает организм аминокислотами.
Нежирная рыба при панкреатите делится на:
- Тощая (диетическая) – может включаться в рацион к концу первой недели после окончания острой болезненной симптоматики.
- Умеренно-жирная – применяется после нормализации состояния и достижения стабильных лабораторных показателей.
К нежирным сортам относятся:
- До 1% жира – треска, минтай, сайда, навага, морской окунь.
- До 2% жира – щука, судак, камбала, карась, кефаль, плотва, минога, серебристый хек.
- До 4% жира – форель, палтус, сельдь, макрель, сазан, лещ.
В диетическое питание можно включать моллюски и продукты из семейства раковых. При приготовлении стоит отдавать предпочтение запеканию, тушению и варке продуктов с минимумом специй, соли и масла.
Особенности употребления моркови при панкреатите

Морковь при панкреатите разрешена к употреблению, но существует ряд правил, которых следует придерживаться.
Благодаря большому количеству биологически активных веществ красно-оранжевый корнеплод оказывает благотворное влияние на организм человека, поддерживая нормальное протекание физиологических процессов.
Морковь включают в диетическое питание при различных заболеваниях, в т. ч. при воспалении поджелудочной железы.
Морковь при панкреатите разрешена к употреблению, но существует ряд правил, которых следует придерживаться.
Польза и вред
У моркови много полезных свойств. Она обеспечивает поставку нужных макро- и микроэлементов, богата витаминами К, С, Е, РР, группы В и бета-каротином, который под воздействием ферментов превращается в организме в витамин А.
Помимо благотворного воздействия полезных веществ на пищеварительный тракт, у морковки есть и другие положительные свойства. Она тонизирует, укрепляет иммунитет и обладает выраженным антиоксидантным действием.
Блюда из моркови низкокалорийные (калорийность вареного корнеплода составляет всего 25 ккал на 100 г). Их широко используют в детском, диетическом и лечебном питании.
Блюда из моркови низкокалорийные (калорийность вареного корнеплода составляет всего 25 ккал на 100 г).
Вред сырой моркови при панкреатите заключается в раздражающем действии продукта на больной орган. Кроме того, клетчатка, содержащаяся в корнеплоде, плохо переваривается при панкреатите. Как результат — вздутие, метеоризм и диарея, усугубляющие состояние больного.
Можно ли
Несмотря на все достоинства корнеплода, употреблять его бесконтрольно нельзя. Необходимо знать, когда, сколько и в каком виде морковь включают в питание больного панкреатитом.
При острой форме
При острой форме воспаления вводятся жесткие ограничения на применение тех или иных продуктов.
После снятия приступа должно пройти еще 7 дней, и только потом разрешается вводить в рацион морковь, но не в сыром, а в термически обработанном виде, например, морковное пюре.
После снятия приступа должно пройти еще 7 дней, и только потом разрешается вводить в рацион морковь, но не в сыром, а в термически обработанном виде, например, морковное пюре.
Морковное пюре — доступный и хорошо усваивающийся продукт. Но и оно ограничивается 150 г за 1 прием. Вводить его в рацион нужно постепенно, начиная с 1-2-х ст. л.
В хронической стадии
Хроническая форма заболевания также не допускает употребления сырой моркови. Грубая пища способна навредить поджелудочной железе, а вареная или тушеная морковь приносит только пользу.
Для лучшего усвоения каротина в блюда из моркови добавляют жиры: сметану, майонез, растительное масло. Только не в случае соблюдения диеты при панкреатите, когда нужно максимально ограничить присутствие жиров в рационе.
На стадии ремиссии сырая морковь может использоваться только для приготовления свежевыжатого морковного сока.
На стадии ремиссии сырая морковь может использоваться только для приготовления свежевыжатого морковного сока.
Количество стаканов сока не должно превышать 2 в день и 6 в неделю.
Оптимальный вариант — 2-3 раза в неделю выпивать по 1 стакану сока.
Холецистопанкреатите
При холецистопанкреатите, когда из-за воспаления желчного пузыря и закупорки протоков патологический процесс распространяется на поджелудочную железу, тушеные овощи, в т. ч. морковь, вводят в рацион тоже через 7 дней после снятия приступа. Диета предусматривает только блюда, приготовленные на пару. Допускаются вареные и запеченные продукты.
Диета предусматривает только блюда, приготовленные на пару.
Рецепты блюди и напитков
Диетическое питание при воспалении поджелудочного органа не должно раздражать слизистые и нагружать орган дополнительной работой. Отварная и протертая морковь полностью соответствует данным требованиям.
Из вкусного и полезного корнеплода готовят пюре, пудинг, суфле, салат и паровые котлеты.
Для лучшего усвоения каротина в блюда можно добавлять немного подсолнечного, оливкового или льняного масла, но только на стадии ремиссии.
Морковь при панкреатите можно приготовить с картошкой и свеклой, заправляя картофельно-морковные блюда молоком, а свекольно-морковные — растительным маслом.
Рецепты диетических блюд с морковкой при панкреатите
Диетическое питание не только обладает целебными свойствами, а при умелом своем приготовлении может быть вкусным. Предлагаем подборку рецептов полезных блюд с морковкой, которые можно приготовить для больного с панкреатитом.
При этом стоит учитывать, что для приготовления диетических блюд используются молочные продукты с малой жирностью.
Морковное пюре при остром панкреатите
Диетическое пюре из 3-4 морковок разрешается ввести в питание после устранения острых приступов воспаления в ПЖ, при этом блюдо готовится без добавления соли.
Как приготовить:
- Овощ очистить, промыть.
- Нарезать мелкими кубиками и положить в кастрюлю.
- Добавить воды, чтобы она слегка покрыла овощ.
- Проварить 30-40 минут с момента закипания.
- Горячую морковку при помощи миксера измельчить в пюре.
Морковная запеканка в мультиварке
Для приготовления 1 порции запеканки потребуется такие продукты:
- Морковка – 200 г.;
- Яйцо – 0,5 шт.;
- Манка – 10 г.;
- Молоко – 30 г.;
- Сахар – 10 г.;
- Соль – 2 г.;
- Сметана – 40 г.;
- Слив. масло – 10 г.;
- Пшеничные сухари – 5 г.
Как приготовить:
- Корнеплод помыть, очистить и натереть на мелкой терке.
- Половину яйца взбить с сахаром.
- Полученную смесь соединить с морковкой, влить молоко, всыпать манную крупу, перемешать до однородности.
- Чашу мультиварки смазать сливочным маслом, выложить морковно-манную смесь.
- Выпекать при режиме «Выпечка» примерно 65 минут.
- Переложить на блюдо, полить сметаной и подать на стол.
Картофельно-морковные котлетки
Для приготовления диетических котлет потребуются такие ингредиенты:
- Картофель – 4 шт.;
- Морковь – 2 шт.;
- Манка – 1 ст.л.;
- Молоко – 100 мл.;
- Мука – 1 ч.л.;
- Слив. масло – 1 ст.л.
- Яйцо – 1 шт.;
- Соль – щепотка.
Как приготовить:
- Картофель очистить и отварить до мягкости.
- В другую посуду влить молоко, добавить сливочное масло и подогреть до 70 градусов.
- Морковь очистить и нашинковать мелкой соломкой, всыпать в молочно-масляную смесь. Выдержать на слабом огне до полуготовности, постоянно помешивая, чтобы не пригорело. Снять с огня, охладить.
- Горячий картофель протереть через сито либо измельчить в блендере, дать остыть.
- Отделить белок от желтка. Белок взбить в пену.
- Соединить морковь, картофельное пюре, взбитый белок. Добавить к ним манку и желток, все перемешать.
- Сформировать небольшие котлетки, обвалять в муке.
- Выпекать в духовке 30 минут при 180 градусах.
- Перед подачей на стол полить сметаной.
Добавление нежирной сметаны или сливочного масла в морковные блюда улучшает процесс усвоения бета-каротина.
Суфле из яблок и морковки на пару
Разнообразить диетический стол при панкреатите поможет вкусный десерт, приготовленный на пару из следующих продуктов:
- Морковка – 1 шт.;
- Яблоко – 1 шт.
- Творог — 250 мл.;
- Яйцо – 1 шт.;
- Сахар — 2 ч.л. .;
- Сливочное масло – 2 ч.л.
Как приготовить:
- Овощ очистить, промыть, нарезать маленькими кубиками и припустить в небольшом количестве воды до мягкого состояния.
- С яблок снять кожуру, удалить сердцевину и вместе с готовой морковкой измельчить в блендере либо пропустить через мясорубку.
- В полученную смесь добавить творог, перетертый с сахаром желток и растопленное масло, перемешать.
- Отдельно взбить белок в крепкую пенку и добавить к остальным продуктам.
- Формочки смазать маслом, выложить пюре и готовить на паровой бане или в мультиварке 20 минут.
- Перед подачей на стол добавить йогурт или сметану.
Морковный сок
Полезный и питательный напиток готовится очень легко:
- Корнеплоды помыть, очистить.
- Пропустить через соковыжималку, процедить.
- Разбавить другим допустимым соком, принимать по 150-200 мл через день.
Морковь тушеная с добавлением чернослива
Прекрасным дополнением в лечебном питании станет тушеная морковка с черносливом:
- Морковь – 250 г.;
- Слив. масло – 7 г.;
- Молоко – 13 мл.;
- Сметана – 25 г.;
- Чернослив – 60 г.
Как приготовить:
- Очищенную и промытую морковку нашинковать тонкой соломкой или натереть на терке.
- Переложить в кастрюлю с толстым дном, добавить масло и молоко.
- Тушить на слабом огне до полуготовности, периодически помешивая, чтобы не пригорело.
- Чернослив перебрать, промыть и замочить в теплой воде на 15 минут.
- Затем порезать кусочками и добавить к морковке, довести до полной готовности. Для улучшения вкуса можно добавить 1 ст.л. изюма. Чернослив можно заменит курагой.
- На стол подать, полив сметаной.
Особенности употребления корнеплода при панкреатите
 Следует сразу отметить, возможное присутствие корнеплода в меню пациентов с панкреатитом во многом определяется особенностями протекания самого заболевания. Известно, воспаление поджелудочной железы бывает двух форм:
Следует сразу отметить, возможное присутствие корнеплода в меню пациентов с панкреатитом во многом определяется особенностями протекания самого заболевания. Известно, воспаление поджелудочной железы бывает двух форм:
- Острой.
- Хронической.
Исходя из этого, и разрабатывается диетический стол больного. Итак, можно или нет кушать морковку людям с проблемной ПЖ и какие существует при этом нюансы, будет рассказано ниже.
Острый панкреатит и морковь
Насколько совместимы морковь и панкреатит в своей острой стадии проявления? Гастроэнтерологи подчеркивают, в случае острого или хронического обострения болезни человек госпитализируется в стационар, где проводится интенсивная лечебная терапия для купирования панкреатического приступа. Соответственно, в первые 1-3 дня рецидива рекомендовано полное голодание с целью снижения яркости воспалительного процесса в больном органе.
Сырая морковь даже хорошо измельченная, но не проваренная, остается крайне грубой для воспаленной железы, поэтому может усугубить состояние больного. При неправильном своем употреблении во время приступа панкреатита овощ может спровоцировать:
- Дополнительную выработку панкреатического сока и ферментов, что для воспаленной железы крайне опасно.
- В сырой моркови содержится особое вещество, а для его расщепления необходимо повышенное присутствие инсулина, который при воспалении ПЖ вырабатывается в очень малом количестве. В итоге создается дополнительная нагрузка на железу.
Порция блюда за один прием не должна быть больше 150 г.
В отношении морковного сока при обострении панкреатического недуга, то врачи обращают внимание на следующее: сырой овощ содержит повышенное количество клетчатки (3,2 г клетчатки на 100 г моркови), которая очень плохо переваривается воспаленной железой, провоцируя:
- Диарею.
- Метеоризм.
- Боль в животе.
- Вздутие живота.
При варке корнеплода клетчатка расщепляется на простые сахара, но возникает другая опасность – увеличение гликемического индекса, то есть показатель глюкозы повышается в 4,5 раз. Как видим, морковный сок для поджелудочной железы при остром панкреатите принимать противопоказано.
Хронический панкреатит в фазе ремиссии и морковь
 При хроническом панкреатите пациент должен продуманно подходить к своему питанию, малейшее отклонение от врачебных рекомендаций опасно обострением болезни. Следует стараться избегать всех продуктов, способных осложнять работу больного органа. Морковь при хроническом воспалении железы может присутствовать в питании больного, но с тщательным соблюдением нормы своего употребления и способов приготовления.
При хроническом панкреатите пациент должен продуманно подходить к своему питанию, малейшее отклонение от врачебных рекомендаций опасно обострением болезни. Следует стараться избегать всех продуктов, способных осложнять работу больного органа. Морковь при хроническом воспалении железы может присутствовать в питании больного, но с тщательным соблюдением нормы своего употребления и способов приготовления.
Сырая морковь при панкреатите стойкого затухания остается под запретом, ее разрешается кушать только после термообработки в следующих видах:
- Отварная.
- Припущенная.
- Тушеная.
- Запеченная.
- Приготовленная на пару.
Жареная морковь, как и другие жареные блюда – под строгим запретом.
При этом стоит придерживаться допустимого количества — за один прием разрешается скушать не больше 150 г морковки. Морковный сок можно принимать только в разбавленном виде, к примеру, его можно развести картофельным или яблочным соком, водой или травяным отваром (шиповника, ромашки и пр.).
Сок из морковки проявляет слабительное действие, если после его приема появилась диарея, от него стоит на время отказаться. Если побочных реакций не наблюдается, его можно пить с небольшим присутствием мякоти. Суточное потребление сока – не более 500 мл, при этом лучше принимать после еды через день.
Для того чтобы оранжевый овощ принес максимальную пользу, необходимо вводить морковь в питание постепенно и только после других овощей и фруктов, разрешенных при этой форме болезни.
В чем заключается полезность моркови
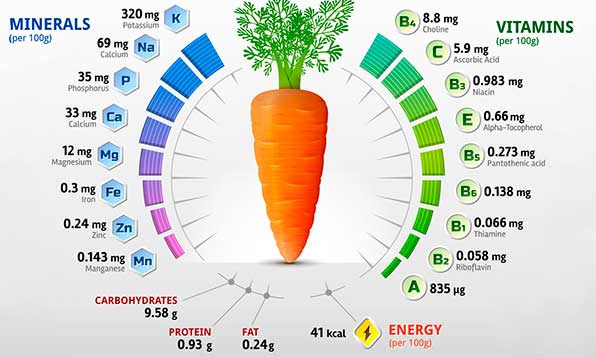 Во всем мире этот овощ пользуется популярностью благодаря своим прекрасным вкусовым и полезным качествам. Помимо этого морковка широко используется в нетрадиционной медицине при лечении многих заболеваний.
Во всем мире этот овощ пользуется популярностью благодаря своим прекрасным вкусовым и полезным качествам. Помимо этого морковка широко используется в нетрадиционной медицине при лечении многих заболеваний.
При правильном применении оранжевый корнеплод может помочь насытить организм нужными витаминами и микроэлементами. Кроме этого он ускоряет процессы метаболизма и улучшает поступление кислорода в ткани. Все эти целительные свойства морковки давно признаны официальной медициной, а ее семена даже используются в изготовлении некоторых медикаментов, действие которых направлено на улучшение сердечных функций и проходимости кровяных сосудов.
Помимо этого морковь:
- Улучшает зрение.
- Повышает иммунитет.
- Нормализует работу ЖКТ.
- Насыщает организм витаминами.
Основное составляющее вещество овоща — бета-каротин, однако в морковь является источником и других питательных веществ, в том числе:
- белков;
- углеводов;
- жиров;
- клетчатки;
- энзимов;
- антиоксидантов.
|
Витаминный состав корнеплода |
Полезные микроэлементы |
| Бета-каротин (витамин A) Тиамин (витамин B1) Рибофлавин (витамин B2) Пантотеновая кислота (витамин B5) Пиридоксин (витамин B6) Фолиевая кислота (витамин B9) ТЭ (витамин E) Аскорбиновая кислота (витамин C) Ниациновый эквивалент (витамин PP) Биотин (витамин HH) Филлохинон (витамин K) | Бор Ванадий Кальций Йод Магний Железо Медь Калий Селен Цинк Фосфор Кобальт Хлор Натрий Молибден Сера Марганец |
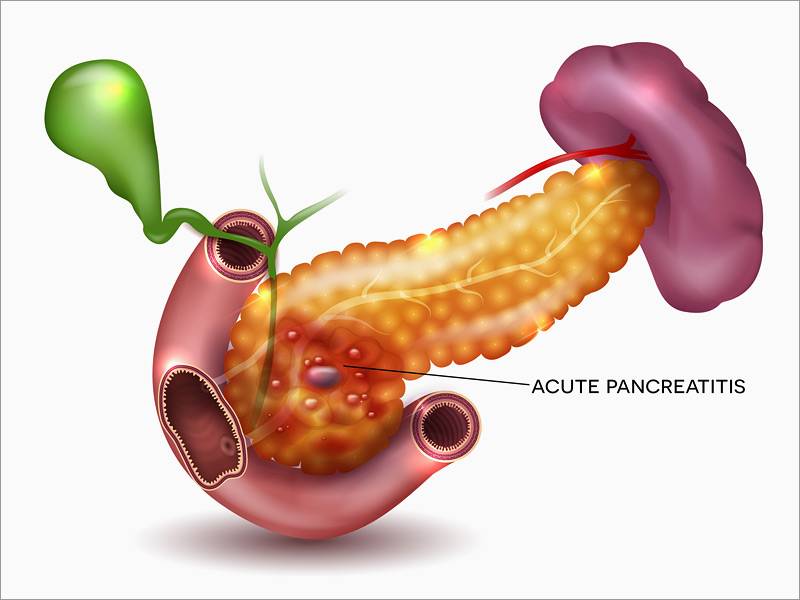
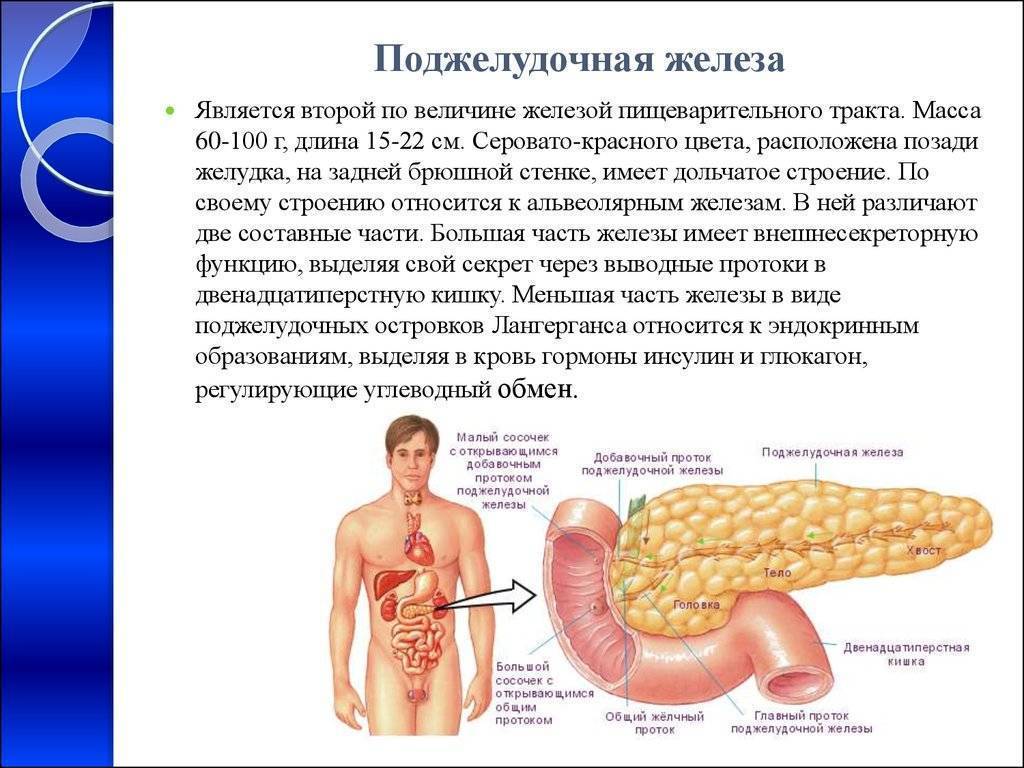
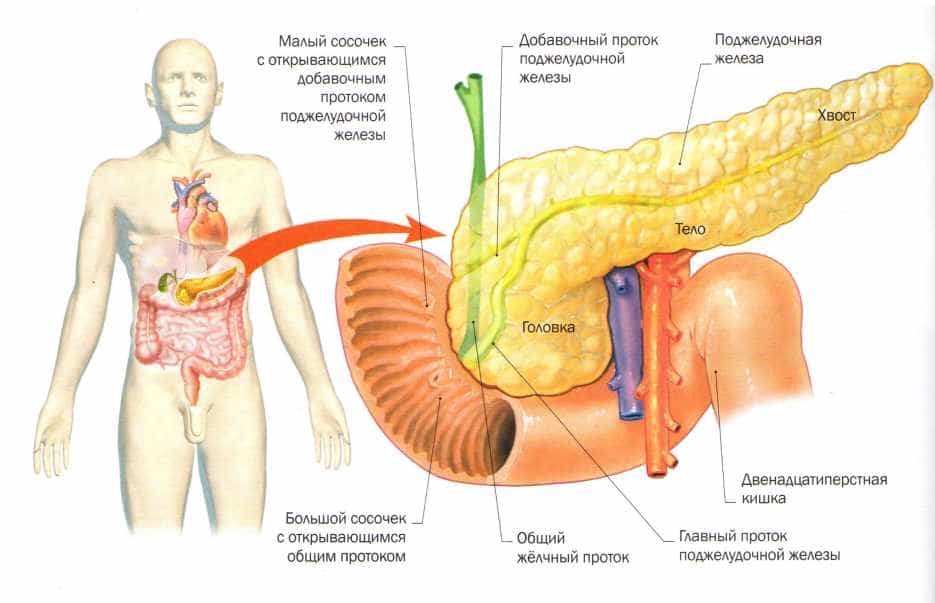
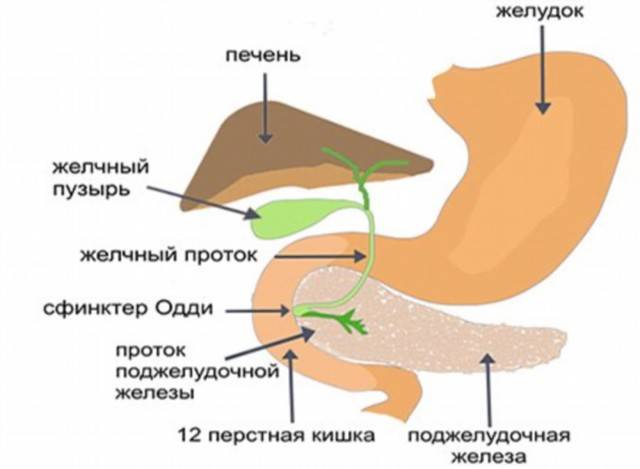
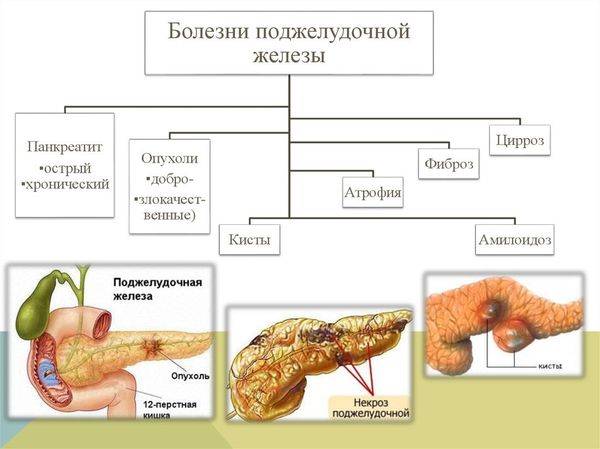
Панкреатит
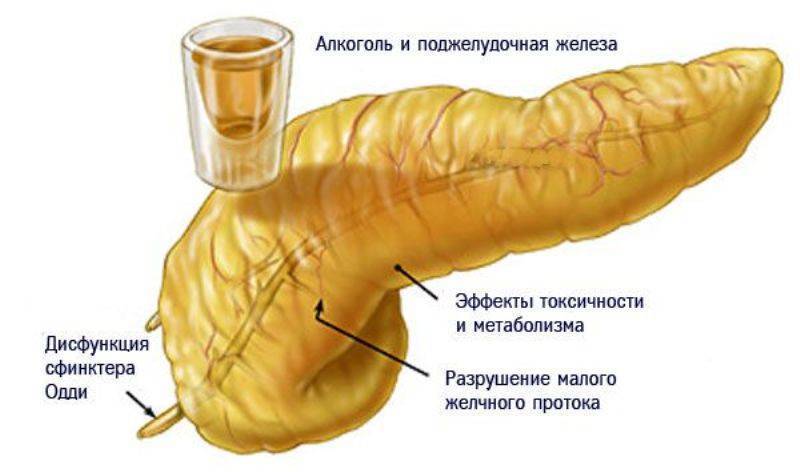
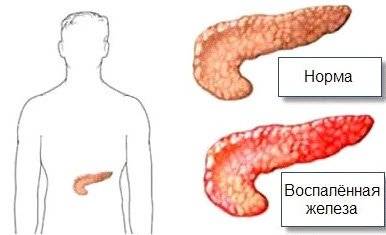
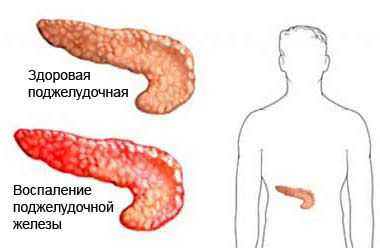
Острые сильные боли после еды, локализующиеся преимущественно в левой части живота, многократная рвота, тошнота могут свидетельствовать о появлении такого заболевания, как панкреатит.
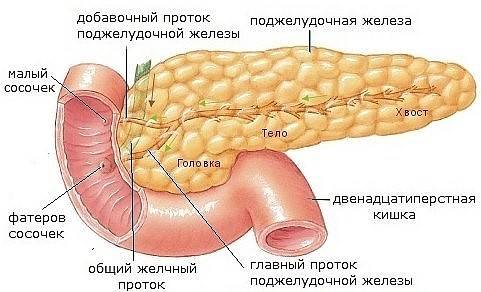
Болезнь сопровождается воспалением и поражением поджелудочной железы. По разным причинам панкреатический секрет перестает выделяться в кишечник, забрасывается обратно в железу.
В результате ферменты, которые синтезируются поджелудочной, начинают переваривать сам орган, вызывая диффузные изменения.
Диагноз определяется на основе клинических проявлений и результатов исследований.
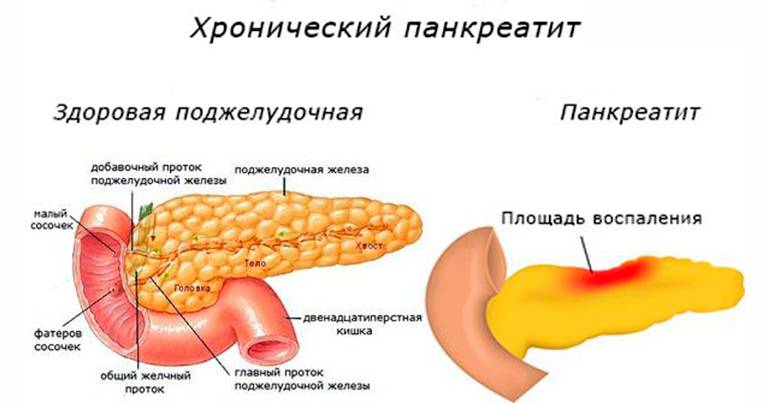
Выделяют два основных вида панкреатита:
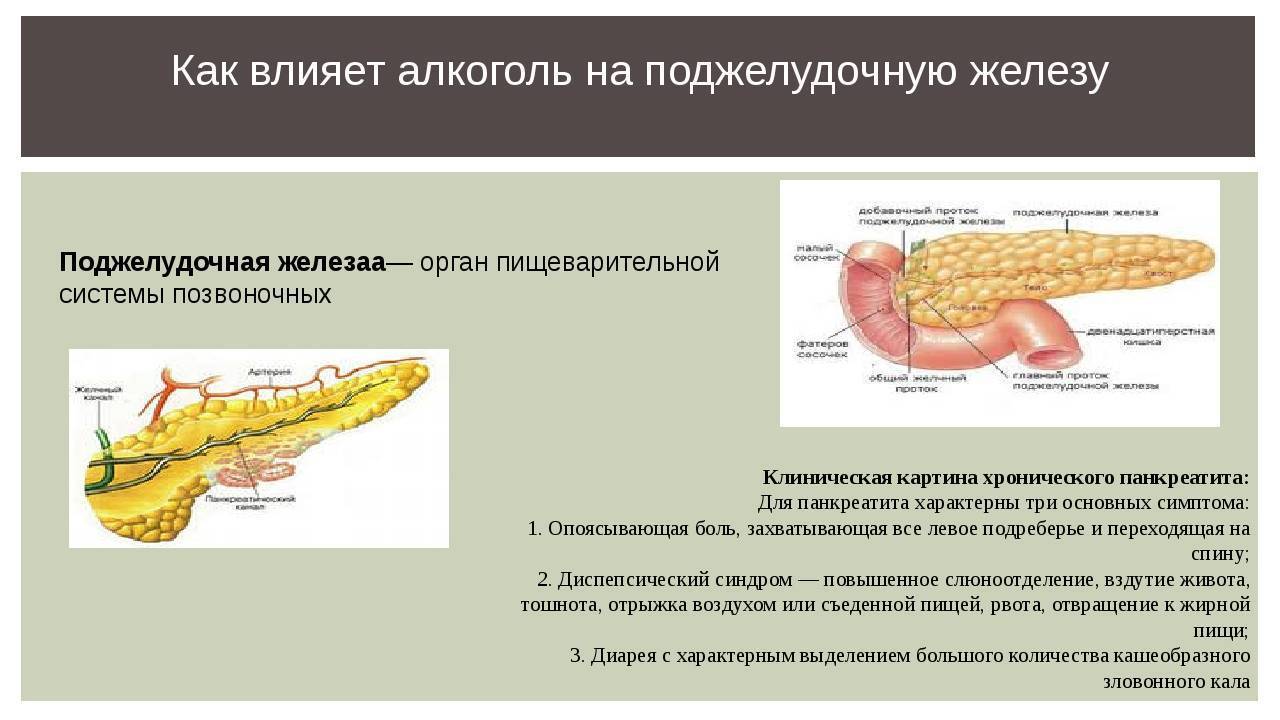
- Острый. Развивается внезапно. В большинстве случаев характеризуется проявлением ярких симптомов, среди которых: сильные боли, рвота, высокая температура, повышенное давление, тахикардия, желтушность кожи, высокое потоотделение. Разновидностью острого панкреатита является реактивный.
- Хронический. Порой недолеченное острое заболевание превращается в хроническое. Приступы обострения происходят до 5 раз в год, сопровождаются сильными болями, многократной, не приносящей облегчения рвотой, лихорадкой, характеризуются разной продолжительностью. Вне обострения состояние – стабильное.
Одним из факторов, провоцирующих развитие панкреатита и его обострение, является неправильное питание.
Часть из них действительно участвует в переработке пищи. Другая остается в поджелудочной железе.
Медицина давно изучила, что соблюдение правильного питания являются необходимыми и обязательными мерами для сохранения здоровья внутренних органов.
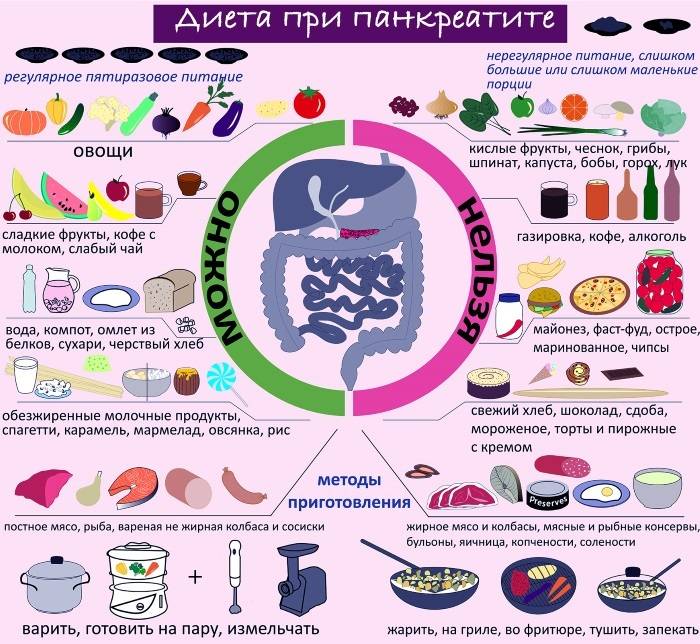
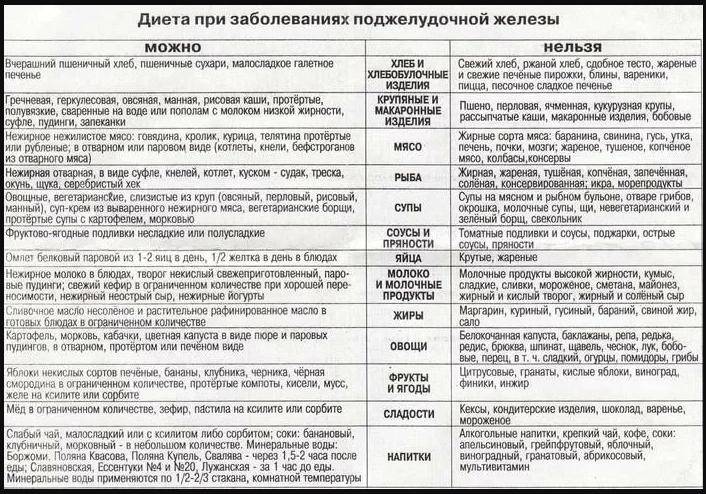
Важно всегда помнить, что разрешено кушать при панкреатите. Отсутствие лечения, щадящего питания при обеих формах болезни вызывает различные осложнения, в том числе рак, сахарный диабет, перитонит
В чем заключается полезность моркови
Морковь содержит большое количество каротина, который трансформируется в организме в витамин а. Корнеплод является источником витаминов с, в, d, е, богат минералами и микроэлементами: калием, кальцием, железом, фосфором, йодом, магнием, марганцем. В состав моркови входят эфирные масла, стеролы, ферменты и другие соединения, необходимые организму.
Морковь в вареном виде содержит больше полезных веществ, чем в сыром. Согласно мнению некоторых специалистов, после варки моркови уровень антиоксидантов в ней повышается на 34% и продолжает возрастать в течение первых 7 дней хранения в вареном виде.
Морковь оказывает лечебное воздействие на организм за счет своего уникального состава:
- Сок корнеплода и тертая морковь обладают общеукрепляющим влиянием. Они очищают кровь, выводят из организма токсины, стабилизируют метаболизм, нормализуют функционирование внутренних орган – систем. Морковь позволяет устранить авитаминоз и малокровию.
- Корнеплод нормализует внутриклеточные окислительно-восстановительные процессы. Использование в еде моркови повышает иммунитет, стимулирует рост здоровых клеток и снижает вероятность развития рака.
- За счет большого количества солей ca морковь полезна при заболеваниях сердечно-сосудистой системы, атеросклерозе и повышенном давлении.
- Сок моркови употребляют при недугах почек и печени. Овощ способствует выведению песка и небольших камней при почечно-каменной болезни и очищению печени.
- Морковь регулирует углеводный обмен, нормализует пищеварение, устраняет запоры.
- Корнеплод содержит фитонциды, что позволяет использовать его для уничтожения патогенной микрофлоры.
Морковь применяют при расстройствах зрительного аппарата, катаре дыхательных путей, стоматите, воспалительных процессах в полости рта. Смесь морковного сока с медом используют для полоскания горла при ангине. Сок корнеплода накладывают на ожоги, раны и язвы.
За счет высокого содержания витамина а в составе моркови сок и мякоть овоща часто используют как средство для ухода за кожей лица в виде масок.
Разрешенные фрукты
Фрукты обязательно должны присутствовать в рационе человека, даже с таким заболеванием, как панкреатит. Отказаться от фруктов придется только в том случае, когда болезнь находится в острой стадии развития. При купировании симптомов панкреатита необходимо максимально разнообразить рацион питания больного фруктами и овощами. Вводить их в меню следует постепенно и в небольших количествах. Перед употреблением убедитесь, что на продуктах питания не наблюдается признаков порчи, переспелости или плесени. Итак, какие фрукты можно при панкреатите? Предпочтение следует отдавать сезонным плодам, т.к. разрешается употребление их в сыром виде, разумеется, в небольших объемах и очищенными от кожуры. Сухофрукты разрешены, также очень полезны компоты из них.
Список разрешенных фруктов, как при панкреатите, так и при холецистите:
- сладкие яблоки;
- бананы (небольшие порции, исключительно свежие);
- мандарины (в небольших порциях, остальные цитрусовые не рекомендуется употреблять);
- ананасы;
- персики;
- авокадо;
- сладкие груши;
- абрикосы (спелые и мягкие);
- дыни.
 При обостренной форме панкреатита поджелудочной железы временно исключите фрукты из рациона питания
При обостренной форме панкреатита поджелудочной железы временно исключите фрукты из рациона питания
Несезонные фрукты разрешены к употреблению только в запеченном виде или на пару. Перед едой необходимо тщательно перемолоть или измельчить их, это снизит нагрузку на желудочно-кишечный тракт. Если лечащий врач разрешил кушать какие-либо фрукты в сыром виде, то не больше одного плода каждого вида в сутки.
Кислые фрукты негативно влияют на слизистую оболочку органов желудочно-кишечного тракта, поэтому употребление их категорически запрещено. Это касается кислых сортов яблок, груш и цитрусовых. Не допускайте в свой рацион питания зеленых (незрелых) фруктов, это вызовет брожение в вашем желудке с последующими болевыми ощущениями.
Список разрешенных ягод при панкреатите и холецистите:
- малина (разрешается употребление в любой стадии заболевания);
- клубника (разрешается употребление в любой стадии заболевания);
- черная смородина (исключительно в измельченном виде);
- шиповник (исключительно в измельченном виде);
- черешня и брусника (в виде компотов и исключительно при хроническом панкреатите, на стадии обострения употреблять нельзя).
Ягоды должны присутствовать в еженедельном меню, в их составе много полезных минералов и аминокислот. Употребление перечисленных плодов не ограничивается в объемах, но все же переедания допускать нельзя.
 Малина и клубника не нанесут вред при панкреатите на любой фазе, но злоупотреблять этими ягодами все же не стоит
Малина и клубника не нанесут вред при панкреатите на любой фазе, но злоупотреблять этими ягодами все же не стоит
 prostayaferma.ru Сайт помощник фермера
prostayaferma.ru Сайт помощник фермера